第2回
2018.05.18
PSA検査で前立腺がんが見つかる確率はどれくらい?
PSA検査は50歳を過ぎたら年に1度のペースで。
- ──
- 第1回のお話で、PSA検査が前立腺がんの早期発見に非常に役立っていることがわかりました。今は保険診療でも受けられますが、PSA検査はいつぐらいから行なわれてきたものなのでしょうか。
- 井手
- 1980年代に入ってからです。それまではPAPと呼ばれるものが、前立腺がんの腫瘍マーカーに使われていました。 PAPは前立腺への“特異性”が低いことが問題でした。
- ──
- PAPはPSAのように“特異抗原”と言えるものではなかったと。 PSAの歴史が40年足らずなのには驚きました。
- 井手
- そうですね。 だから昔は前立腺がんと診断された時点で転移がみられる方も少なくありませんでした。その点でも、前立腺に限局した早期のがんを見つけることができるPSA検査は、我々医師にとっても貴重な検査です。
- ──
- 前立腺ケア.com」のサイトでは、年齢階層別に目安となるPAS値を基準値として紹介していますが、一般的には4.0ng/mlというカットオフ値が広く用いられていますよね。この数値には国際基準があるのでしょうか。
- 井手
- 国際基準はないのですが、「Tandem」と呼ばれる測定キットが基準にしているカットオフ値(PSA 4.0 ng/ml)が、いわば業界標準となっています。
- ──
- 測定キットはいろいろあるということですか。
- 井手
- はい。10種類以上ありますが、「キットによって、検査結果が大きく変わるのでは?」などということは考えなくてよいと思います。 それよりもPSAは年齢とともに上昇することも報告されていますから、50歳を過ぎたら1年に1度のペースで検査をしていくことを考えていきましょう。
がんが見つからなくても不安なグレーゾーン。
- ──
- PSA検査の結果、前立腺がんが見つかる確率はどれくらいなのでしょうか。
- 井手
- PSA4.0〜10ng/ml未満で、25〜30%の方が生検を受けて前立腺がんが見つかります。10ng/ml以上では50〜80%の検出率が報告されています。 PSA値が高いほど前立腺がんの見つかる確率が高く、進行度合いも高くなる事実は否めませんが、すぐには治療の必要のないおとなしいがんもPSA検査は拾い上げてしまいます。
- ──
- 「すぐには治療の必要がないおとなしいがん」と言われても、気持ちとしては…。
- 井手
- がんがあるとわかりつつ治療をしないわけですから、我々医師には慎重な対応が求められます。患者さんの中にはオペを希望される方もおられます。ただ悪性度が低い場合、前立腺がんが存在しても、死亡原因は前立腺がんではなくて他の因子ということは多いです。
- ──
- がんがあるとわかりつつ、治療をしない選択をするのも勇気がいりますが、がんは見つからないけれど4.0ng/ml〜10ng/ml未満のいわゆるグレーゾーンにいると、気持ちはすっきりしないというか。
- 井手
- そうですね。数値がちょっと下がればほっとし、上がれば不安が増し、生検後も頭を悩ませます。PSA検査は優れた腫瘍マーカーではあるのですが、患者さんを数値の呪縛で苦しめてしまうことがあるのも事実です。
そこは私たちも、患者さんひとりひとりに寄り添った対応をしていかなければならないと本当に思います。
一方で、実はこんな報告もあるんです。最近行われた臨床研究なのですが、4.0ng/ml未満でも約15%程度に前立腺がんが検出されました。その中の約15%は臨床的に重要ながんとなり得るグリソンスコア7以上でした。何事もそうですが、想定外も起こると言わざるを得ません。
- ──
- グリソンスコアというのは?
- 井手
- 前立腺針生検で採取した組織を顕微鏡で検査し、がんの悪性度を判断するのに用いられる評価指標のことです。詳しい説明は省きますが、スコアは2〜10まであって高いほどがんの悪性度は高くなります。
- ──
- そうなると、PSA検査だけしても意味がないということでしょうか。
- 井手
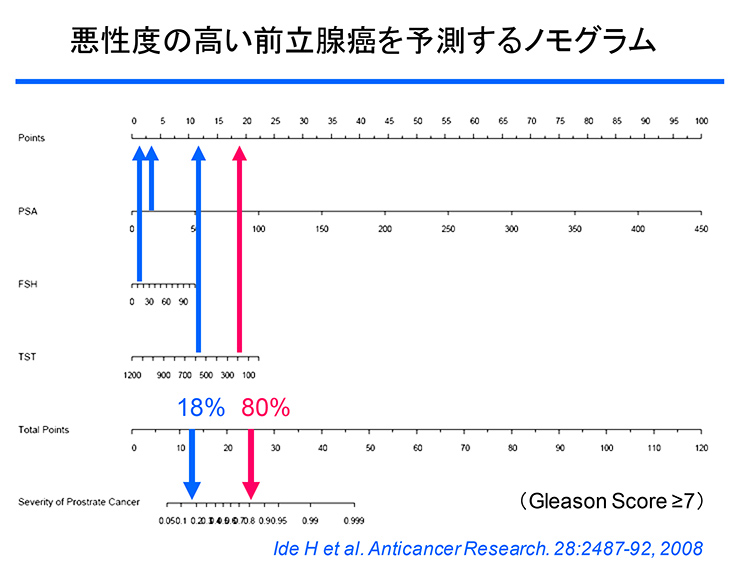
- そういうことではありません。我々にはより正確な評価を行う使命があるということです。そこで前立腺生検を受けた患者さんのデータを見直し、開発したのが「前立腺がんを予測するノモグラム」です。
- ──
- ノモグラムとは?
- 井手
- 年齢やPSAのほかに、前立腺の重量やFSH(卵胞ホルモン)値、血清テストステロン(男性ホルモン)値などの臨床パラメーターを用いて、前立腺がんの限局性や浸潤性などを予測するものです。
- 井手
- 話が難しくなりましたが、単独の予測因子としては、PSA検査は現在、前立腺がんのスクリーニングや治療効果の判定に非常に有用な腫瘍マーカーであることに間違いはありません。
第3回
「日本人は本来、前立腺がんに罹患しづらい人種です」
につづきます
